March 8, 2018
Simplifying Mechanical Ventilation – Part I: Types of Breaths
 mechanische ventilatie is een modaliteit die vaak wordt gebruikt in de kritische ziek, maar veel aanbieders, misschien niet een sterk begrip van de basis., Spoedeisende geneeskunde en kritieke zorg artsen moeten een stevige greep hebben op de basisconcepten van mechanische ventilatie, want zonder deze, kunnen we ernstige schade toebrengen aan onze patiënten. Het luchtwegbeheer is niet voltooid zodra de endotracheale buis door de koorden is geplaatst, en de juiste selectie van zowel de beademingsmodus als de initiële instellingen is essentieel om ervoor te zorgen dat uw patiënt de best mogelijke resultaten heeft. Je moet niet gewoon vertrouwen op de respiratoire therapeut om uw patiënten fysiologie kennen., Duidelijke communicatie met uw therapeut over de fysiologie van de patiënt en de initiële beademingsinstelling is cruciaal.
mechanische ventilatie is een modaliteit die vaak wordt gebruikt in de kritische ziek, maar veel aanbieders, misschien niet een sterk begrip van de basis., Spoedeisende geneeskunde en kritieke zorg artsen moeten een stevige greep hebben op de basisconcepten van mechanische ventilatie, want zonder deze, kunnen we ernstige schade toebrengen aan onze patiënten. Het luchtwegbeheer is niet voltooid zodra de endotracheale buis door de koorden is geplaatst, en de juiste selectie van zowel de beademingsmodus als de initiële instellingen is essentieel om ervoor te zorgen dat uw patiënt de best mogelijke resultaten heeft. Je moet niet gewoon vertrouwen op de respiratoire therapeut om uw patiënten fysiologie kennen., Duidelijke communicatie met uw therapeut over de fysiologie van de patiënt en de initiële beademingsinstelling is cruciaal.
in plaats van alle verschillende modi te doorlopen en ze individueel te leren zoals de meeste ventilator gesprekken doen, laten we iets anders proberen. Laten we eerst de 3 mogelijke soorten ademhalingen leren die uw patiënt op een beademingsapparaat kan krijgen en de 2 manieren waarop deze ademhalingen kunnen worden afgegeven. Als u deze concepten te begrijpen, dan kunt u deconstrueren bijna elke wijze van mechanische ventilatie en hebben een duidelijker begrip van hoe ze te gebruiken., Er zijn veel modi die bestaan, maar ik stel voor dat je er een paar leert, ze goed leert kennen, en wanneer je elk op je patiënt moet toepassen.
mechanische ademhalingen:
- gecontroleerde ademhalingen: deze ademhalingen worden volledig “gecontroleerd” door de ventilator. Een ventilator is met opzet nooit ingesteld in een modus met alleen gecontroleerde ademhaling. Echter, gecontroleerde ademhalingen worden geleverd voor de veiligheid op een bepaald tijdsinterval als uw patiënt verlamd is of geen ademhalingsritme heeft (sedatie, comatose, ect)., Laten we zeggen dat uw ventilator is ingesteld met alleen gecontroleerde ademhalingen met een respiratoire snelheid (RR) van 10 ademhalingen per minuut (bpm). Dan wordt elke 6 seconden een adem afgegeven aan uw patiënt, ongeacht wat. Als uw patiënt op tweede 3 adem wil halen, zal de beademing dit niet toestaan. In wezen, met gecontroleerde ademhaling, uw patiënt doet absoluut geen werk en de beademing doet alles.
- Assisted Breaths: net als hockey of basketbal, als je de puck of de bal doorgeeft aan je teamgenoot en ze scoren een basket of doelpunt dan krijg je een assist., Hetzelfde concept is waar met geassisteerde ademhalingen op een ventilator. In tegenstelling tot de gecontroleerde ademhalingen, die met een bepaald tijdsinterval komen, worden assist-ademhalingen aan uw patiënt geleverd als ze proberen een ademhaling te activeren. Als uw patiënt probeert te ademen (dat wil zeggen de pass de puck of bal) dan zal de ventilator dit voelen, en leveren een volledige mechanische adem (dat wil zeggen score doel of mand). Voor een assist-ademhaling moet de patiënt de beademing activeren (opzuigen op ETT en een verandering in druk of stroming genereren), waarna de beademing het volledig overneemt en een volledige ademhaling afgeeft.,Laten we zeggen dat u uw patiënt in een modus genaamd Assist/Control ventilatie plaatst, dan kunnen slechts 2 soorten ademhalingen worden afgegeven, gecontroleerd of geassisteerd. Als u de RR ingesteld op 12 bpm, dan zal de beademing elke 5 seconden een vooraf ingestelde ademhaling leveren als uw patiënt geen ademhaling veroorzaakt (verlamd, verdoofd of comateus). Deze ademhalingen zullen allemaal gecontroleerde ademhalingen zijn. Echter, als uw patiënt wakker is en sneller dan elke 4 seconden een adem initiëren, zullen deze ademhalingen worden geassisteerd., In wezen met een assist-adem, zal uw patiënt een adem initiëren, maar de beademing zal het werk voor de patiënt overnemen en voltooien.
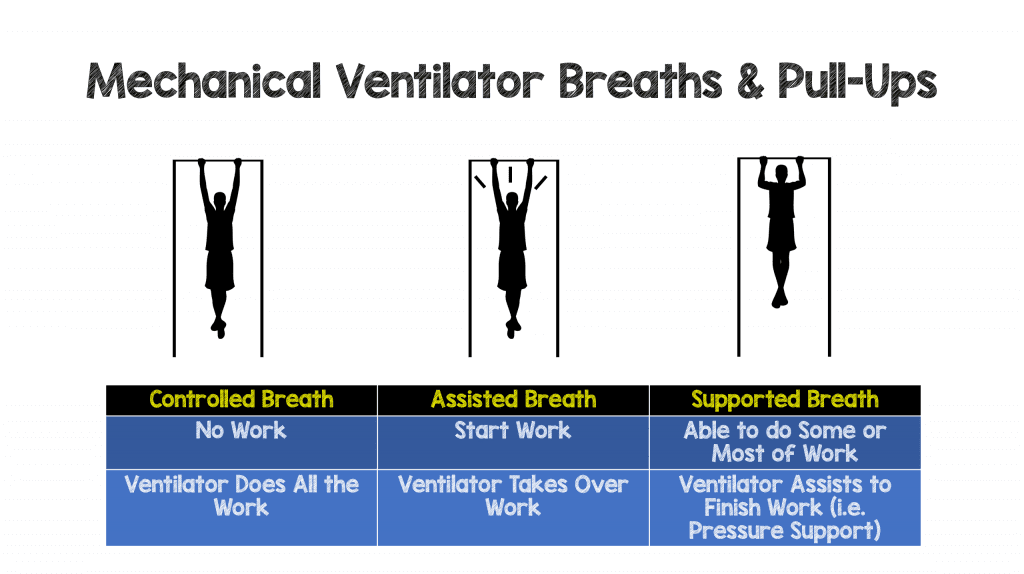
- ondersteunde (spontane) ademhalingen: dit soort ademhalingen worden veroorzaakt door inspanning van de patiënt (zoals geassisteerde ademhalingen), maar eenmaal geactiveerd zal de beademing u enige ondersteuning geven, maar niet Volledige ondersteuning zoals een geassisteerde ademhaling. Ik denk aan deze ademhalingen als ondersteunde pull-ups in de sportschool.
controle: je kunt alleen hangen aan de pull-up bar, maar je bent zo zwak dat je niet eens een pull-up kunt starten., Dan heb je een goede vriend nodig om je omhoog te duwen tot je aan de top van de bar bent.
Assisted: hier kun je aan de balk hangen, en op zijn minst proberen jezelf omhoog te trekken, maar opnieuw ziet je goede vriend je inspanning en helpt je volledig naar de top van de balk te komen.
ondersteund: Hier kunt u beginnen met omhoog te trekken en misschien zelfs ¼ – ¾ omhoog krijgen, maar u hebt een beetje steun of boost nodig om de omhoog te voltooien.,
 in een modus die u alleen ondersteunde ademhalingen geeft (drukondersteuning of Volumeondersteuning) moet u ervoor zorgen dat de patiënt een adequate ademhalingsfrequentie heeft (er is geen RR ingesteld op de beademing) en voldoende ademhalingsinspanning heeft, omdat uw patiënt hier moet werken om een adequaat getijdevolume te garanderen. In een Drukondersteunende modus worden al je ademhalingen ondersteund met enige druk. De meest populaire modus in pediatrische kritieke zorg (niet veel gebruikt bij volwassenen) is SIMV + PS, en combineert eigenlijk alle drie de soorten van deze ademhalingen samen zoals we binnenkort zullen bespreken.,
in een modus die u alleen ondersteunde ademhalingen geeft (drukondersteuning of Volumeondersteuning) moet u ervoor zorgen dat de patiënt een adequate ademhalingsfrequentie heeft (er is geen RR ingesteld op de beademing) en voldoende ademhalingsinspanning heeft, omdat uw patiënt hier moet werken om een adequaat getijdevolume te garanderen. In een Drukondersteunende modus worden al je ademhalingen ondersteund met enige druk. De meest populaire modus in pediatrische kritieke zorg (niet veel gebruikt bij volwassenen) is SIMV + PS, en combineert eigenlijk alle drie de soorten van deze ademhalingen samen zoals we binnenkort zullen bespreken.,
ademen aflevering:
volume ademhalingen: net als het klinkt, zal de ventilator een vooraf ingesteld getijdenvolume afgeven zodra de beademing wordt geactiveerd (time triggered controlled of patiënt triggered-assisted breath). In een volumemodus, zodra de ventilator wordt geactiveerd, wordt een vooraf ingesteld getijdenvolume gegeven en zodra dat ingestelde volume is bereikt, zal de ventilator in uitademing overgaan. Tijdens een volume afgegeven adem, je weet natuurlijk het volume geleverd aan uw patiënt, maar wat je niet weet is hoeveel druk het kostte om die adem te leveren., Dit is een functie van Long compliance (longstretchiness). Naleving is gewoon de verandering in volume gedeeld door de verandering in druk (C=V/P).
een long die erg stijf is (Acute Respiratory Distress Syndrome), zal een lage compliance hebben en je zou verwachten dat er hogere druk nodig is om dat ingestelde getijdenvolume te leveren. Als de long een hoge compliance heeft (emfyseem), zou je verwachten dat lagere druk dat vooraf ingestelde getijdenvolume levert.
op een volumemodus (ex. Volume Assist-Control), moet u observeren hoeveel druk het kost om die ademhaling te leveren., De druk waar u zich het meest zorgen over moet maken is de Plateau druk (PPlat), de druk die nodig is om de kleine luchtwegen en longblaasjes te distenderen ( of de druk die nodig is om de elastische krachten van de long te overwinnen dat wil zeggen longblaasjes en borstwand). Hoge plateaudruk weerspiegelt problemen met de compliance van de longen van een patiënt (de longen worden stijver en het doel is om <30cmH20 te behouden). Deze druk wordt niet weergegeven op de ventilator, maar kan worden bereikt door het uitvoeren van een end-inspiratory hold manoeuvre (pauzeert de ventilator aan het einde van de inspiratie voor 0.,5-1 tweede).
de druk die de ventilator daadwerkelijk zal weergeven is de piek inspiratoire druk (PIP). De PIP is de maximale druk die nodig is om adem te halen tijdens actieve inspiratie. De PIP is het totaal van zowel resistieve druk (druk om de endotracheale buis en de grote proximale luchtwegen te overwinnen) als de elastische druk van de Long (druk om de kleine luchtwegen en de alveoli te distenderen).
samenvatting van Pip-en Plateaudruk:
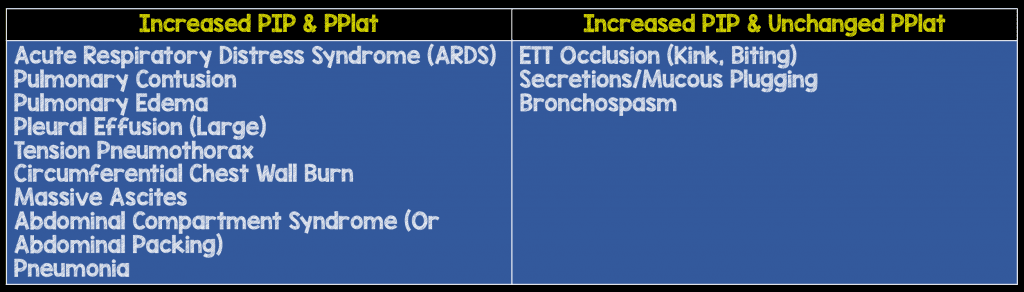
stel je voor dat je longen een ballon zijn en dat je een ventilator bent die probeert die ballon op te vullen., Wanneer je voor het eerst een ballon begint op te blazen, kost het veel druk om de weerstandskrachten van die ballon te overwinnen en de luchtstroom te starten, maar zodra je deze weerstand hebt overwonnen, neemt de druk die nodig is om de ballon te blijven vullen tot zijn volle volume afneemt. Hetzelfde geldt wanneer de ventilator begint te ademen; het vergt een hoge hoeveelheid druk om de resistieve krachten van de endotracheale buis en bovenste proximale luchtwegen te overwinnen., Als u de luchtstroom zou stoppen zodra de ballon op vol volume is en deze zou vastbinden en de druk zou laten equilibreren, dan zou die druk gelijk zijn aan uw PPlat. Plateau druk is de druk op het alveolaire niveau en als het te hoog is ingesteld kan letsel veroorzaken (hoge druk = Barotrauma of hoge Distending Volume=Volutrauma). PPl at kan ook het feit weerspiegelen dat de long compliance van uw patiënt afneemt (longen worden stijver en daarom is meer druk nodig om de alveoli te distenderen)., Normaal gesproken is het verschil tussen uw PIP en PPlat meestal <5 cmH20 (PIP altijd > PPlat).,ure (PPlat): Alveolaire distending druk (Statische druk die een afspiegeling is van long-compliance)
Als je PIP en Plateau zijn beide verhoogd, betekent dit een longziekte en een verminderde compliantie van de long, maar als je PIP is verheven en uw Plateau druk is ongewijzigd, dan is dit wijst op toegenomen luchtweg weerstand
Druk Adem: Nogmaals, net zoals de naam impliceert, een vooraf ingestelde druk zal worden geleverd aan de patiënt wanneer de ventilator wordt geactiveerd (of door druk gecontroleerde ademhaling of door de patiënt inspanning druk bijgestaan adem)., In een Drukmodus wordt de vooraf ingestelde druk vrijwel onmiddellijk bereikt en blijft deze druk gedurende een bepaalde tijd (inspiratoire tijd) en dan cycli tot uitademing zodra die tijd is bereikt.
dus welk getijdenvolume krijgt uw patiënt met een drukademhaling? Bij ingeademde druk moet u ervoor zorgen dat uw patiënt een adequaat getijdevolume krijgt (>4cc/kg & < 8cc/kg IBW) door de druk van uw ventilator aan te passen., Het is belangrijk op te merken dat het ideale lichaamsgewicht (IBW) is gebaseerd op de lengte van uw patiënt, niet op hun werkelijke gewicht. Dus, een 5-foot 150kg mannetje moet hetzelfde getijdenvolume hebben van een 5-foot 70 kg mannetje. Het volume dat uw patiënten zullen krijgen zal afhangen van hun long compliance. Een zeer stijve long kan hoge druk nodig hebben om een adequaat getijdevolume te leveren en het kan zijn dat u regelmatig de druk moet aanpassen. Als de compliance van de patiënt toeneemt (minder stijf) dan moet u de druk verlagen om ervoor te zorgen dat de patiënt geen grote getijdenvolumes krijgt., Als uw compliance wordt steeds lager (stijvere longen) dan kunt u een hogere druk te geven om te zorgen voor adequate getijdenvolumes.
Als u constant het getijdenvolume van een patiënt moet controleren met drukademhaling, waarom dan gebruiken? Het is omdat druk ademhalingen worden verondersteld om fysiologische en dus comfortabeler voor uw patiënt. Fysiologisch ademen we met een vertragend stromingspatroon, waarbij een grote hoeveelheid gas heel snel in onze longen stroomt en dan tijdens de laatste fase van inspiratie vertraagt., Drukademhaling bootst ons normale stromingspatroon na, waarbij je ingestelde druk bijna onmiddellijk wordt bereikt, waardoor een zeer grote hoeveelheid gas in de longen terechtkomt gedurende een korte periode en dan vertraagt gedurende de hele inspiratie. Tegen het einde zal ik een modus beschrijven die gebruik maakt van dit vertragende stromingspatroon (meer comfort), maar zich richt op een getijdenvolume, bekend als Pressure Regulated Volume Control (PRVC).,
modi:
u weet nu veel modi of u het beseft of niet, alleen door het kennen van de ademtypen (gecontroleerd, geassisteerd, ondersteund) en hoe de ademhaling wordt geleverd (Volume of druk).
Volume Assist Control
In deze modus moet u een ademhalingssnelheid en een getijdenvolume (VT) instellen. U zult ook een PEEP en Fi02 instellen (maar we zullen dit in een ander bericht bespreken). Als u de RR=12bpm en Vt=400cc (6cc/kg IBW) instelt, krijgt uw patiënt om de 5 seconden een volumeregelde ademhaling van 400cc., Als de patiënt wakker is en zijn ademhaling sneller activeert dan 12bpm, dan zullen deze ademhalingen volume-geassisteerde ademhalingen zijn bij 400cc. Als uw PIP verhoogd is, vergeet dan niet uw patiënten PPlat te controleren om er zeker van te zijn dat het minder dan 30cmH20 is.
Pressure Assist Control
In deze modus moet u een ademhalingssnelheid en een druk instellen. U zult ook een PEEP en Fi02 instellen (maar we zullen dit in een ander bericht bespreken). Als u de RR=12bpm en Pressure = 15cmH20 (stel / Stel druk in op doel 6CC / kg IBW) dan zal uw patiënt elke 5 seconden een drukademhaling krijgen bij 15 mm Hg (vergeet niet om hun Vt te controleren)., Als de patiënt wakker is en zijn ademhaling sneller activeert dan 12bpm, dan zullen deze ademhalingen een drukgesteunde adem zijn bij 15cmH20.
drukondersteuning
In deze modus moet de patiënt in staat zijn om zowel de ademhaling te starten als voldoende ademhalingskracht hebben om een adequaat getijdevolume op te nemen. Deze modus wordt vaak gebruikt om te beslissen of een patiënt kan worden geëxtubeerd en vaak gebruikt in een spontane ademhaling trail (SBT)., In een SBT, geen RR is ingesteld en een minimale hoeveelheid PS (PS=5cmH20) is ingesteld en uw beoordeling om te zien of uw patiënt comfortabel ademt bij een normale RR met voldoende Vt (ten minste 4-6cc/kg) voordat extuberen. Als u ervoor kiest om een patiënt op drukondersteuning te zetten, moet u net als pressure assist-control de drukondersteuning aanpassen om ervoor te zorgen dat uw patiënt voldoende getijdenvolumes krijgt (>4cc/kg & < 8cc/kg)., Een druk ondersteunde adem zal leveren die ingestelde druk totdat de inspiratoire stroom afneemt tot een % van de piekstroom (meestal 25%) dan de adem cycli in uitademing. U kunt de ademhaling vroeg of laat beëindigen door het % van de piekstroom aan te passen (40%-de adem zal eerder naar de uitademing overgaan, 15%-de adem zal later naar de uitademing overgaan). PS verschilt van een pressure assist-control adem waar de ingestelde druk wordt geleverd voor een bepaalde tijd (inspiratoire tijd). Drukondersteuning kan worden toegevoegd aan andere modi, zoals ik hierna zal uitleggen.,
Volume-SIMV (synchronized Mandatory Ventilation) + PS:
met inzicht in alle drie soorten ademhalingen kunt u SIMV nu begrijpen omdat het in staat is om alle 3 soorten ademhalingen te leveren. In deze modus stel je opnieuw de RR, Vt en fi02 en PEEP in. Als u de RR=12 en de Vt=400cc instelt, dan krijgt uw patiënt om de 5 seconden een volumeregelde ademhaling van 400cc per ademhaling als uw patiënt geen adequate ademhalingsaandrijving heeft of een volumeregelde ademhaling als ze in staat zijn om te activeren., U krijgt 12 verplichte ademhalingen (de RR die u instelt=het aantal verplichte ademhalingen) en deze worden ofwel onder controle gehouden als de patiënt geen moeite doet, of geassisteerd als ze de beademing op of in de buurt van elke 5e seconde activeren. De beademing zal synchroniseren met de inspanning van de patiënt en een geassisteerde ademhaling geven als de patiënt zijn ademhaling op of in de buurt van elke 5e seconde initieert.
als uw patiënt tussen die 5 seconden wil ademen, dan zal deze adem een ondersteunde adem zijn met drukondersteuning., Dus met SIMV krijgt u een verplicht aantal ademhalingen (gebaseerd op de ingestelde RR en wordt gecontroleerd of bijgestaan), maar daarnaast heeft uw patiënt de mogelijkheid om ook ondersteunde ademhalingen te nemen. Deze modus kan ook worden ingesteld op druk-SIMV + PS en dezelfde concepten gelden, maar in plaats van het krijgen van die verplichte ademhalingen als volume geregeld of volume bijgestaan zullen ze druk geregeld of druk bijgestaan. SIMV is de modus die we het meest gebruiken in Pediatrie en op de pediatrische IC. Er zijn een paar redenen voor deze, die Ik zal uitleggen, in een andere post.,
drukgeregelde Volumeregeling (Prvc): deze modus wordt beschouwd als een Drukmodus omdat de ingehouden ademhalingen drukademhalingen zijn met een vertragende inspiratoire flow (meer fysiologische& comfortabel), maar richt zich op een getijdevolume, zodat u voldoende getijdevolumes kunt garanderen als de long compliance verandert. Ik vertel leerlingen vaak dat een kleine therapeut werd gekrompen en in de beademing werd gezet om de patiënt te helpen., Ademhalingen kunnen worden gecontroleerd of geholpen, maar eenmaal geactiveerd berekent de mini therapeut in de beademing de long compliance van de patiënt en levert een ingesteld getijdenvolume, maar doet dit bij de laagst mogelijke druk. Als de naleving afneemt, is meer druk nodig om het ingestelde getijdenvolume te bereiken. Een veiligheidsalarm zal zorgverleners waarschuwen (mini therapeut die om hulp roept). Het drukalarm is meestal ingesteld op 30-35cmH20 om hoge druk op het niveau van de alveoli bekend als barotrauma te voorkomen., Het alarm klinkt meestal op 5cmH20 minder dan het alarm is ingesteld op, en waarschuwt providers dat de druk om het getijdenvolume te bereiken wordt steeds hoger (naleving afneemt). Zodra deze hoge druk is bereikt, stopt de inspiratie (geen getijdenvolume meer gegeven) en de ademcycli tot uitademing. PRVC kan ook worden gebruikt in SIMV + PS, wat meestal ook in de PICU gebeurt. Dit lijkt de ultieme modus, maar het heeft een aantal belangrijke nadelen en niet geschikt voor sommige patiënten, die we zullen bespreken in een andere post.,eckout:
- Frank Lodeserto at REBEL EM: Simplifying Mechanical Ventilation Part 2 – Goals of Mechanical Ventilation & Factors Controlling Oxygenation and Ventilation
- Frank Lodeserto at REBEL EM: Simplifying Mechanical Ventilation Part 3 – Severe Metabolic acidose
- Frank Lodeserto at REBEL EM: Simplifying Mechanical Ventilation Part 4 – Obstructive Physiology
- Frank Lodeserto at REBEL EM: vereenvoudiging van mechanische ventilatie deel 5 – refractaire hypoxemie & aprv
post peer reviewed door: Salim R., Rezaie (Twitter: @srrezaie)
ondersteunen de Show door & claimen 1,5 uur (Delen 1 – 5) van CME/CEH door te klikken op het Logo hieronder

Frank Lodeserto MD
Laatste berichten van Frank Lodeserto MD (bekijk alle)
- De Ontspannen Proef: Wat is de Optimale GLUREN bij Patiënten Zonder ARDS?, – 1 februari 2021
- Covid-19 Update: the Covid-19 Pfizer Vaccine-15 December 2020
- Hemofagocytic Lymphohistiocytose (HLH): A Zebra Diagnosis We Should All Know-30 juli 2020















