Vuonna 1907, Ludwig Halberstaedter ja Stanislaus von Prowazek löysi Chlamydia trachomatis sisällä sidekalvon kaavittuja trakooma potilailla. Kaksi tutkijaa nimeltä epätavallinen inkluusiokappaleiden, joka ilmestyi draped ympäri solun tuma, ”chlamydozoa,” on johdettu kreikan sanasta ”viitta.,”1
sata vuotta myöhemmin, Klamydia on yleisin sukupuolitauti bakteeri sairaus maailmassa,2 noin 4 miljoonaa uutta tartuntaa esiintyy yhdysvalloissa vuosittain.3 tuoreessa tutkimuksessa Centers for Disease Control and Prevention raportoi, että noin 26 prosenttia nuorten naisten (ikä 14 ja 19) yhdysvalloissa on vähintään yksi neljästä yleisimmistä sukupuolitaudeista., Tämä tutkimus, ensimmäinen kansallinen tutkimus esiintyvyys yleisimmät Sukupuolitaudit nuorten naisten, raportoitu 4 prosentin korko Klamydia, jolloin se on toiseksi yleisin SUKUPUOLITAUTI tässä potilasryhmässä.4 Ehkä yllättäen, klamydiainfektioiden voi ilmetä silmän muotoja osallisuuden sidekalvotulehdus ja trakooma, vaikka jokainen liittyy eri alatyyppiä bakteerit. Osallisuus sidekalvotulehdus esiintyy tyypillisesti kehittyneissä maissa; sen sijaan trakooma rajoittuu ensisijaisesti köyhtyneille alueille., Vaikka, joissa eri serotyyppejä, sekä sairaudet johtuvat saman lajin Klamydia, joka kuvaa mielivaltaisen vaikutus C. trachomatis.
Klamydia Bakteerit
bakteerit perhe Chlamydiacea sisältää yhdeksän eri lajeja ja voi tartuttaa monia muita eläimiä paitsi ihmiset.5 C. trachomatis on vastuussa ihmisen muotoja klamydian silmän infektioita—osallisuuden sidekalvotulehdus ja trakooma., Testaus polyklonaaliset ja monoklonaaliset vasta-aineet suuria ulko-kalvo proteiini on tunnistettu 19 ihmisen eri serotyypit ja useita muunnelmia C. trachomatis.6 Serotyypit D, Da, E, F, G, H, I, I a, J, ja K-liittyvät osallisuuden sidekalvotulehdus (sekä sukupuolielinten infektiot), kun taas serotyypit A, B, b a ja C ovat yleensä eristetty trakooma.7
Noin 75 prosenttia C. trachomatis-infektiot naisilla ja puolet miehistä on oireettomia,8 ja kun he ilmetä, oireet eivät näy useita viikkoja.,9 klamydiaan on liittynyt bakteerivaginoosi, 10 ja samanaikaisen tippurin on osoitettu aktivoivan uudelleen piilevän klamydiatartunnan.11 lisäksi klamydia – silmäinfektioihin on liittynyt myös samanaikainen kuppa.12 Klamydia voi esiintyä useammin potilailla, joilla on muita Sukupuolitauteja, mutta ei tilastollisesti merkittävästi.13,14 Jopa niin, harjoittaa seksuaalista toimintaa, jossa rento tai useita kumppaneita ja/tai yhteistyökumppaneiden kanssa virtsa-valitukset, sekä läsnäolo virtsaputken oireet ovat ennustavia Klamydia.,15 sukupuolielinten klamydiasairaus johtaa miehillä usein virtsaputkentulehdukseen, lisäkivestulehdukseen ja prostatismiin. Naisilla, kohdunkaulan ja lantion tulehduksellinen sairaus voi seurata, ja jos jätetään hoitamatta, tämä voi aiheuttaa komplikaatioita, kuten kohdunulkoinen raskaus, munanjohtimien hedelmättömyys ja krooninen kipu.16
Osallisuuden Sidekalvotulehdus
Tässä ovat vaihtoehdot osallisuuden sidekalvotulehdus ja tapoja diagnosoida niitä:
• Aikuisen osallisuutta sidekalvotulehdus., Silmän osoitus Chlamydia näennäisesti johtuu huonosta hygieniasta ja siirto saastunut sukuelinten eritteiden silmään, joko autoinoculation tai seksuaalisen kumppani. Itse asiassa erilaiset diagnostiset testit paljasti 40-90 prosenttia aikuisväestöstä osallisuutta sidekalvotulehdus on myös sukupuolielinten klamydia.17 aikuisten sidekalvontulehdustutkimuksessa klamydian osuus tutkituista tapauksista oli 19 prosenttia.18 toistuva silmätulehdus on harvinainen, mutta voi johtaa sarveiskalvon arpeutumiseen.,7
Merkkejä ja oireita aikuisten osallisuutta sidekalvontulehdus ovat mucopurulent vastuuvapauden, kansi turvotusta, ärsytystä,12 roskan tunne, punoitus, laajentuneen preauricular imusolmuke ja hajanainen sekoitettu papillaarinen follikulaarinen sidekalvotulehdus. Pinnallinen vaskularisaation, perifeerinen arpia, pinnallinen pistemäinen epiteelin vikoja ja reuna-epiteelinalaisella, hengenahdistusta voi esiintyä, jos tauti on jätetään hoitamatta. Aikuisten osallisuus sidekalvotulehdus on yleensä itsestään rajoittuva., Jos infektio ei ratkaise, puute antibioottihoidon voi salli tauti kestää vuosia, vaikka se ei edetä pidemmälle reuna sarveiskalvon osallistumista.2
• vastasyntyneen osallisuus sidekalvotulehdus. Klamydiatartunnan saaneet äidit voivat välittää tartunnan vastasyntyneille synnytyksen aikana. Vaikka klamydiatartuntojen määrä oli vallalla kaksi vuosikymmentä sitten,19,20, vaginumia kohti syntyneiden pikkulasten määrä näyttää vähenevän, kun yhä useampia naisia seulotaan ja hoidetaan.21 vastasyntyneen inclusion konjunktiviitti johtuu C., trachomatis esiintyy kolmen ensimmäisen elinviikon aikana ja on yleensä itsestään rajoittuva.22 limakalvojen vuoto, punoitus, kansi turvotus ja hajanainen papillaarinen sidekalvotulehdus ovat yksi merkkejä klamydiasairaus. Vastasyntyneillä ei ole munarakkuloita.2 Jatkuva tai hoitamaton sairaus johtaa joskus sarveiskalvon micropannus ja luomen sidekalvon arpia; infektio voi levitä nenänielun ja alempien hengitysteiden ja aiheuttaa keuhkokuumeen hoitamattomana.22
• Diagnoosi ja hoito osallisuus sidekalvotulehdus., Klamydian sidekalvotulehdus on havaittavissa, jonka sytologinen tutkimus värjätään tahroja kudoksesta. Trakooma ja akuutti klamydian sidekalvontulehdus voidaan havaita Giemsa värjäystä sidekalvon soluja, joka myös paljastaa solunsisäistä osallisuutta elimissä. Valitettavasti tämä tekniikka on herkkä työkalu aikuisten klamydian sidekalvontulehdukseen, mutta se on erittäin herkkä imeväisille.7 Immunofluorescent vasta-aine värjäys klamydian antigeenien ja nukleiinihappojen monistamiseen sidekalvon tahroja ovat uudempia ja tarkempia tekniikoita.,2,23,24 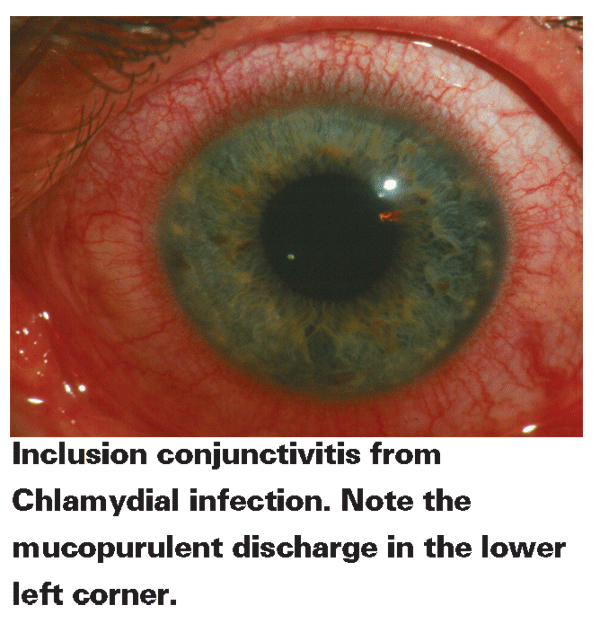
Suositeltu hoito osallisuuden sidekalvotulehdus sisältää sekä ajankohtainen ja systeemisiä antibiootteja. Kahden-kolmen viikon hoito erytromysiini tai tetrasykliini voide systeeminen tetrasykliini, doksisykliini tai erytromysiini on tavallista hoitoa aikuisten klamydian sidekalvotulehdus.12 kerta-annos azithromycin on osoitettu control silmän punoitus ja limakalvojen vastuuvapauden.25 Lisäksi tämän annoksen atsitromysiini on yhtä tehokas kuin 10 päivän doxycycline hoito hävittämiseksi C. trachomatis.,26 tartunnan saaneiden äitien ja heidän kumppaniensa tulisi ottaa systeemisiä tetrasykliinejä, makrolideja tai atsolideja. Pikkulapset ovat yleensä käsitelty erytromysiini voide silmään viikon ja erytromysiini tai atsitromysiini eliksiiri kaksi-kolme viikkoa.2
Trakooma
Toistuva infektio gram-negatiiviset C. trachomatis tuloksia trakooma, krooninen, tulehduksellinen, follikulaarinen muodossa keratoconjunctivitis., Noin 84 miljoonaa ihmistä koko maailmassa on aktiivinen trakooma,27 ja 8 miljoonaa on tullut sokea se.28 Vuonna 2002, trakooma osuus oli noin 3,6 prosenttia maailmanlaajuisesti sokeus,29 ja se on yksi johtavista syistä tarttuva sokeus.2
tauti on pääasiassa ilmenee alikehittyneiden kansakunnat, joilla ei ole lääketieteellisiä palveluja, joita tarvitaan torjumaan toistuvaa klamydiainfektioiden., Se on vaikea määrittää, mitkä henkilökohtaiset tottumukset tai olosuhteissa lisäävät riskiä trakooma, mutta jotkut suurimmista kotitalouksien riskit ovat läsnä useita nuoria lapsia, riittämätön veden saanti, huono sanitaatio ja hygienia, ja korkea lentää tiheydet.27 Chandler R. Dawson, MD, University of California, San Francisco, joka on ollut mukana trakooma tutkimus-yli 40 vuotta, totesi myös, tungosta sisällä kotiin suurentunut riski.,30 Endeeminen trakooma on ollut korreloi vuotuisten epidemioiden bakteeri (Hemophilus, pneumokokki tai Moraxella) sidekalvotulehdus, joka edistää vakavuus silmän infektio.31
Kuten muitakin vakavia silmän sairauksia kuten vakavia papillaarisen sidekalvontulehdus voi olla misdiagnosed trakooma, sytologinen arviointi on välttämätöntä, jotta tarkka diagnoosi. Kuluu useita viikkoja ennen ensimmäisiä kliinisiä oireita, jotka johtuvat tulehduksesta. Taudin mediaaniaika 0-4-vuotiailla on 13.,2 viikkoa ja yli 15-vuotiailla potilailla 1,7 viikkoa.9
lopullinen merkki trakooma on ohut tarsal sidekalvon. Pötsinystyt muodossa välillä follicles, ja vaikeissa tapauksissa, pötsinystyt liittyä, joten sidekalvon näyttävät paksu ja samettinen. Muita merkkejä ovat mukopurulentti silmän vastuuvapauden ja arpinen limbal munarakkulat. Munarakkulat vähintään 0.,5 mm koko ylä-tarsal sidekalvon, ja tulehduksellinen paksuuntuminen peittää yli puolet normaali syvä tarsal aluksia, ovat merkkejä aktiivisesta taudista, jossa jälkimmäinen edustaa vakava sairaus. Toistuva trakooma johtaa esittämiseen Arlt: n linja, helposti näkyvät valkoiset bändit arvet, jotka ovat aluksi niukkoja, mutta muodostavat paksu, kori-kutoa kuvio ajan kanssa. Merkittäviä arpia sopimusten tarsal sidekalvon, mikä kansi marginaali roll kohti silmän ja myöhemmin trikiaasi., Ripsien hankaaminen sarveiskalvolle on kivuliasta, ja hoitamattomana seurauksena on nopeita arpeutumisia ja opasoitumista, mikä johtaa sokeuteen. Arpia, trichiasis ja sarveiskalvon sameus ovat merkkejä cicatricial trakooma, viimeinen vaihe.27
Hoitoon Trakooma TURVALLINEN-ly
heinäkuussa 1996, Maailman terveysjärjestö ensimmäinen ehdotettu TURVALLINEN strategia—Leikkaus, Antibiootteja, Kasvojen puhtaus, ja Ympäristön parannuksia—hoito trakooma.,27 tällä Hetkellä tehokkain hoito trakooma on trikiaasi leikkaus; vaikka menettely ei palauta visio, silti se on tehtävä pian sen jälkeen, kun diagnoosi vähentää epämukavuutta.32 Leikkaus on ainoa arvokas hoitoa ihmisille, jotka kärsivät trikiaasi mutta, valitettavasti, monet näistä potilaista älä käyvät läpi menettelyn, koska korkea uusiutumisriski (8 18 prosenttia sen jälkeen, kun yksi tai kaksi vuotta, 60 prosenttia sen jälkeen, kun kolme vuotta), tiedon puute, pelko, koettu kustannukset ja kuljetus vaikeuksia., Trikiaasi leikkaus on myös tärkeää, että poistaminen trakooma, koska siellä on viive aktiivinen tauti lapsilla ja trachomatous trikiaasi aikuisilla: Vaikka koko maailma olisi eroon aktiivinen trakooma tänään, leikkaus olisi vielä tehtävä vielä 30 vuotta taudin hävittämiseksi.27
Antibiootit kuuluvat toisen komponentin TURVALLINEN strategia, ja useat tutkimukset osoittavat, että suun kautta atsitromysiini on kaikkein tehokas antibioottihoito.,33-35 tämä mahdollistaa kerta-annoksen tai Kerta-annoksen antamisen atsitromysiinin tehokkaana annosteluohjelmana, mikä todennäköisesti parantaa potilaan vaatimustenmukaisuutta.36 yhteisöissä, joissa trakooman esiintyvyys on yli 10 prosenttia 1-9-vuotiailla lapsilla, WHO suosittelee kaikille jäsenille suun kautta otettavaa atsitromysiiniä vuosittain vähintään kolmen vuoden ajan. Kerta-annos atsitromysiiniä antaa paremman yhdenmukaisuuden kuin paikallinen tetrasykliini, mikä edellyttää kuuden viikon annostusta.,27 myös käytäntö täydentää ajankohtainen hoito systeeminen antibiootteja lapsilla vaikea trakooma ei ole vain kustannustehokas, mutta myös parantaa tautia.37 Azithromycin (vaihtelee yhdestä kuuteen annosta) oli myös osoitettu olevan yhtä tehokas kuin oksitetrasykliinin/ polyxin silmä voidetta (q.en.d. viiden päivän ajan neljän viikon välein yhteensä kuusi hoitojaksoa) lasten keskuudessa maaseudun Egypti.38 Lisäksi atsitromysiini on myös alhainen potentiaalinen vastus Klamydia ja muut bakteerit, ja saadaan rajoitettu sivuvaikutuksia, joten se on parempi hoitovaihtoehto., Optimaalinen annostelu aikataulu toistuva massa hoito on edelleen epäselvä, mutta on esitetty, että kuuden kuukauden hoidot ovat tehokkaampia kuin vuotuinen uudelleenkäsittely.27
kolmas osa TURVALLINEN strategia on kasvojen hygienia. Samassa taloudessa asuvat lapset voivat siirtää taudin toisiinsa saastuneiden pesuluukkujen kautta.27 lisäksi trakooma voi tarttua kärpäsiin.,2 Lopuksi, ympäristön parannuksia, kuten säännökset vettä, käymälöitä, kaatopaikoilla, hyönteisten torjunta-aine spray, siirtäminen eläinten kynät ja terveys-koulutus käsittää tärkeä osa TURVALLISTA strategia. Erään tutkimuksen mukaan ympäristön edistyminen antibioottihoitoon lisättynä ei kuitenkaan vähentänyt trakoomatapausten määrää.27
Vaikka määrä vastasyntyneiden klamydian sidekalvotulehdus on alhainen (kahdeksan ulos 1000 syntynyttä lasta)39 ja C., trachomatis osuus on alle 25 prosenttia krooninen sidekalvontulehdus tapauksissa yhdysvalloissa,18 trakooma vaivaa 84 miljoonaa ihmistä maailmanlaajuisesti.27 Osallisuuden sidekalvotulehdus ja trakooma voi johtua eri serotyyppien C. trachomatis, mutta läsnäolo kunkin taudin eri alueilla ympäri maailmaa osoittaa, että bakteerit on kyky umpimähkään ylittää rodun, luokan ja iän., Koska Klamydia vaikuttaa niin paljon maailman väestöstä eri tavoin, lääkärit ja epidemiologit on yhteistyötä kehittämisestä optimaalinen hoitojen sekä silmän klamydian sairauksia, joten emme voi nähdä lopulta poistamiseksi kunkin infektio.
Tohtori Abelson, associate kliininen professori silmätautien Harvard Medical School ja senior kliininen tutkija Schepens Eye Research Institute, konsultoi oftalmologiset lääkkeet. Neiti., Leung is a medical writer at ORA Clinical Research and Development.
1. Baguley S, Greenhouse P. Non-genital manifestations of Chlamydia trachomatis. Clin Med 2003;3:3:206-8.
2. Kalayoglu MV. Ocular chlamydial infections: Pathogenesis and emerging treatment strategies. Curr Drug Targets Infect Disord 2002;2:1:85-91.
3. Darville T. Chlamydia trachomatis infections in neonates and young children. Semin Pediatr Infect Dis 2005;16:4:235-44.
4., Centre for Disease Control and Prevention. Kansallisesti edustava CDC tutkimus löytää 1 joka 4 Teini Tytöt on sukupuolitauti. CDC: n lehdistötiedote. Maaliskuuta 2008. Saatavilla osoitteessa http://www.cdc.gov/stdconference/2008/media/release-11march2008.pdf. Maaliskuuta 2008.
5. Bush RM, Everett KD. Klamydiaceae-heimon molekyylievoluutio. Int J Syst Evol Microbiol 2001;51(Pt 1):203-20.
6. Ngandjio A, Clerc M, Fonkoua MC, et al., Restriction endonuklease malleja osp1 geeni reference Chlamydia trachomatis kantoja ja luonnehdinta isolaattien kamerunilaisia opiskelijoita. J Med Microbiol 2004; 53 (Pt 1): 47-50.
8. Shah AP, Smolensky MH, Burau KD, et al. Sukupuolitautien vuosittaisessa kuviossa on viime aikoina tapahtunut muutoksia Yhdysvalloissa. Chronobiol Int 2007;24:5: 947-60.
9. Lansingh VC, Carter MJ. Trakooma-tutkimukset 2000-2005: tulokset, menetelmien viimeaikaiset edistysaskeleet ja esiintyvyyden määrittämiseen vaikuttavat tekijät., Surv Ophthalmol 2007;52:5: 535-46.
10. Kaul R, Nagelkerke NJ, Kimani J, et al. Vallalla herpes simplex-virus tyyppi 2 infektio muuttaa emättimen kasvisto ja lisääntynyt alttius useita sukupuolitaudeista. J Tartuttaa Dis 2007; 196: 11: 1692-7.
13. Bagshaw SN, Edwards D. Chlamydia trachomatis infektio kohdunkaula: prospektiivinen tutkimus 2000 potilasta perhesuunnitteluklinikalla. N Z Med J 1987;100:827: 401-3.
14., McCormack WM, Rosner B, McComb DE, et al. Klamydia trachomatis-infektio naisopiskelijoilla. Am J Epidemiol 1985;121:1:107-15.
15. Joffe GP, Foxman B, Schmidt AJ, et al. Useita kumppaneita ja kumppani valinta riskitekijöinä sukupuolitautien keskuudessa naisopiskelijoiden. Sex Transm Dis 1992;19:5: 272-8.
16. Navarro C, Jolly a, Nair R, Chen Y. klamydiatartunnan riskitekijät. Can J Infect Dis 2002;13: 3: 195-207.
17. Stenberg K, Mardh PA., Chlamydia trachomatis-genitaalitartunta potilailla, joilla on klamydian sidekalvotulehdus. Sukupuoli Transm Dis 1991;18: 1: 1-4.
18. Rapoza PA, Quinn TC, Terry AC, et al. Systemaattinen lähestymistapa diagnoosi ja hoito krooninen sidekalvontulehdus. Am J Ophthalmol 1990;109:2:138-42.
19. Schachter J, Grossman M, Holt J, et al. Mahdollinen tutkimus klamydiatartunnasta vastasyntyneillä. Lancet 1979;2:8139: 377-80.
20. Schachter J, Grossman M, Sweet RL, et al., Prospektiivinen tutkimus klamydia trachomatis-bakteerin perinataalisesta tarttumisesta. Jama 1986;255: 24: 3374-7.
21. Hammerschlag MR, Gelling M, Roblin PM, et al. Vastasyntyneen klamydian sidekalvontulehduksen hoito atsitromysiinillä. Pediatr Infektoi Dis J. 1998; 17: 11: 1049-50.
23. Lin J, Li Y, Zhang J, et al. Nopea diagnoosi klamydian sidekalvotulehdus laboratoriossa. Yan Ke Xue Bao 1999;15: 3: 191-4.
24. Malathi J, Madhavan HN, Therese KL, Joseph PR., Sairaalassa tehty tutkimus klamydia trachomatisin aiheuttaman sidekalvontulehduksen esiintyvyydestä. Indian J Med Res 2003;117: 71-5.
25. Salopek-Rabatic J. Chlamydial sidekalvotulehdus piilolinssien käyttäjille: onnistunut hoito kerta-annoksella atsitromysiini. Clao J 2001; 27:4: 209-11.
26. Katusic D, Petricek I, Mandic Z, et al. Atsitromysiini vs. doksisykliini inclusion konjunktiviitin hoidossa. Am J Ophthalmol 2003;135:4: 447-51.
27. Wright HR, Turner a, Taylor HR., Trakooma ja köyhyys: tarpeeton sokeus haittaa entisestään köyhimpien maiden köyhimpiä ihmisiä. Clin Exp Optom 2007;90:6: 422-8.
28. Atik B, Thanh TT, Luong VQ, et al. Vuotuisen kohdennetun hoidon vaikutus tarttuvaan trakoomaan ja alttiuteen uudelleensektioon. Jama 2006; 296: 12: 1488-97.
30. Dawson CR, Daghfous T, Messadi m, et al. Vakava endeeminen trakooma Tunisiassa. Br J Ophthalmol 1976;60:4:245-52.
31. Dawson CR, Schachter J. Pääkirjoitus: trakooma—antibiootteja vai rokotetta?, Invest Ophthalmol 1974;13:2:85-6.
32. Bowman RJ. Trichiasis surgery. Community Eye Health 1999;12:32:53-4.
33. Bowman RJ, Sillah A, Van Dehn C, et al. Operational comparison of single-dose azithromycin and topical tetracycline for trachoma. Invest Ophthalmol Vis Sci 2000;41:13:4074-9.
34. Fraser-Hurt N, Bailey RL, Cousens S, et al. Efficacy of oral azithromycin versus topical tetracycline in mass treatment of endemic trachoma. Bull World Health Organ 2001;79:7:632-40.
35., Schachter J, West SK, Mabey D, et al. Atsitromysiini trakooman hoidossa. Lancet 1999;354: 9179: 630-5.
36. Peters DH, Friedel HA, McTavish D. atsitromysiini. Katsaus sen antimikrobiseen vaikutukseen, farmakokineettisiin ominaisuuksiin ja kliiniseen tehoon. Huumeet 1992;44:5: 750-99.
37. Dawson CR, Schachter J. sokaisevan trakooman hoito-ja valvontastrategiat: paikallisten tai systeemisten antibioottien kustannustehokkuus. Rev Tartutti Tämän Vuoden 1985; 7:6: 768-73.
38. Dawson CR, Schachter J, Sallam s, et al., Oraalisen atsitromysiinin ja paikallisen oksitetrasykliinin/polymyksiinin vertailu trakooman hoitoon lapsilla. Clin Infect Dis 1997;24: 3: 363-8.
39. Yip TP, Chan WH, Yip KT, et al. Vastasyntyneen klamydian konjunktiviitin esiintyvyys ja sen yhteys nenänielun kolonisaatioon hongkongilaisessa sairaalassa PCR: n arvioimana. Hong Kong Med J 2007;13: 1: 22-6.















