În 1907, Ludwig Halberstaedter și Stanislaus von Prowazek descoperit Chlamydia trachomatis în conjunctival pilitură de trachoma pacienți. Cei doi oameni de știință au numit corpurile neobișnuite de incluziune, care păreau drapate în jurul nucleului celulei, „chlamydozoa”, derivat din cuvântul grecesc pentru „mantie.,”1
O sută de ani mai târziu, Chlamydia este cea mai frecventa cu transmitere sexuala boli bacteriene din lume,2 cu aproximativ 4 milioane de noi infecții care apar în Statele Unite anual.3 Un studiu recent realizat de Centrele pentru Controlul și Prevenirea Bolilor a raportat că aproximativ 26% dintre femeile adolescente (cu vârsta cuprinsă între 14 și 19 ani) din Statele Unite au cel puțin una dintre cele patru cele mai frecvente boli cu transmitere sexuală., Acest studiu, prima investigație Națională a prevalenței celor mai frecvente boli cu transmitere sexuală în rândul femeilor tinere, a raportat o rată de 4% de Chlamydia, plasându-l ca al doilea cel mai răspândit STD în această populație.4 poate în mod neașteptat, infecțiile cu Chlamydia se pot manifesta în ochi, în formele de includere conjunctivită și trachom, deși fiecare implică un subtip diferit de bacterii. Conjunctivita de incluziune apare de obicei în țările dezvoltate; în schimb, trachomul este limitat în principal la regiunile sărace., În timp ce implică serotipuri diferite, ambele boli sunt cauzate de aceeași specie de Chlamydia, ilustrând impactul nediscriminatoriu al C. trachomatis.
Chlamydia Bacterii
bacteriile familie Chlamydiacea include nouă specii diferite și poate infecta multe alte animale în afară de oameni.5 C. trachomatis este responsabil pentru formele umane de infecții oculare chlamydiale – conjunctivită de incluziune și trachom., Testarea anticorpilor policlonali și monoclonali cu proteine majore cu membrană exterioară a identificat 19 serotipuri umane diferite și mai multe variante de C. trachomatis.6 serotipurile D, Da, E, F, G, H, I, Ia, J și K sunt asociate cu conjunctivita de incluziune (precum și infecțiile genitale), în timp ce serotipurile A, B, Ba și C sunt de obicei izolate de trachom.7
aproximativ 75% din infecțiile cu C. trachomatis la femei și jumătate la bărbați sunt asimptomatice,8 și când se manifestă, simptomele nu apar timp de câteva săptămâni.,9 Chlamydia a fost asociată cu vaginoză bacteriană, 10 și gonoreea concomitentă sa dovedit a reactiva infecția latentă cu chlamydia.11 în plus, infecțiile oculare chlamydiale au fost, de asemenea, asociate cu sifilisul concomitent.12 Chlamydia poate apărea mai frecvent la pacienții cu alte boli cu transmitere sexuală, dar nu într-o măsură semnificativă statistic.13,14 chiar și așa, angajarea în activități sexuale cu parteneri ocazionali sau multipli și/sau parteneri cu plângeri urogenitale, precum și prezența simptomelor uretritei, sunt predictori ai chlamidiei.,15 boala genitală chlamydială duce adesea la uretrită, epididimită și prostatis la bărbați. La femei, cervicita și boala inflamatorie pelvină pot apărea, iar dacă sunt lăsate netratate, acestea din urmă pot provoca complicații cum ar fi sarcina ectopică, infertilitatea tubară și durerea cronică.16
Includerea Conjunctivita
Aici sunt variante de incluziune conjunctivită și modalități de a le diagnostica:
• Adult includerea conjunctivita., Manifestarea oculară a chlamidiei provine aparent din igiena personală precară și din transmiterea secrețiilor genitale contaminate la ochi, fie prin autoinoculare, fie de la un partener sexual. Într-adevăr, diverse teste de diagnostic au relevat 40 până la 90% din populația adultă cu conjunctivită de includere pentru a avea și chlamydia genitală.17 într-un studiu al conjunctivitei adulte, Chlamydia a reprezentat 19% din cazurile investigate.18 infecția oculară repetată este rară, dar poate duce la cicatrizarea corneei.,7
semnele și simptomele conjunctivitei incluziunii adulților includ descărcarea mucopurulentă, umflarea capacului,iritarea, 12 senzație de corp străin, roșeață, un ganglion limfatic preauricular mărit și conjunctivită foliculară papilară mixtă difuză. Vascularizarea superficială, cicatrizarea periferică, defectele epiteliale punctate superficiale și infiltratele subepiteliale periferice pot apărea dacă boala este lăsată netratată. Conjunctivita de incluziune a adulților este de obicei auto-limitată., Dacă infecția nu se rezolvă, lipsa terapiei cu antibiotice poate permite bolii să dureze ani de zile, deși nu va avansa dincolo de implicarea corneei periferice.2
• conjunctivită de incluziune neonatală. Mamele infectate cu Chlamydia pot transmite infecția la nou-născuții lor în timpul parturiției. Deși răspândită în urmă cu două decenii,19,20 rata infecțiilor cu chlamydia printre sugarii născuți per vaginum pare să fie în scădere, ca mai multe femei sunt analizate și tratate.21 conjunctivită de incluziune neonatală datorată C., trachomatis se prezintă în primele trei săptămâni de viață și este de obicei auto-limitat.22 descărcarea mucoasă, roșeața, umflarea capacului și conjunctivita papilară difuză se numără printre semnele bolii chlamydiale. Nou-născuții nu prezintă foliculi.2 Persistente sau netratată, boala va duce la ocazional corneene micropannus și conjunctivale palpebrale cicatrici; infectia se poate raspandi la nazofaringe și tractul respirator inferior și duce la pneumonie netratata.22
• diagnosticul și tratamentul conjunctivitei incluziunii., Conjunctivita chlamydială este detectabilă printr-o examinare citologică a frotiurilor colorate din țesut. Trachoma și conjunctivita acută chlamydială pot fi detectate prin colorarea Giemsa a celulelor conjunctivale, care dezvăluie, de asemenea, corpuri de incluziune intracelulară. Din păcate, această tehnică este un instrument insensibil pentru detectarea conjunctivitei chlamydiale adulte, dar este foarte sensibil pentru sugari.7 colorarea anticorpilor Imunofluorescenți ai antigenului chlamydial și amplificarea acidului nucleic al frotiurilor conjunctivale sunt tehnici mai noi și mai precise.,2,23,24 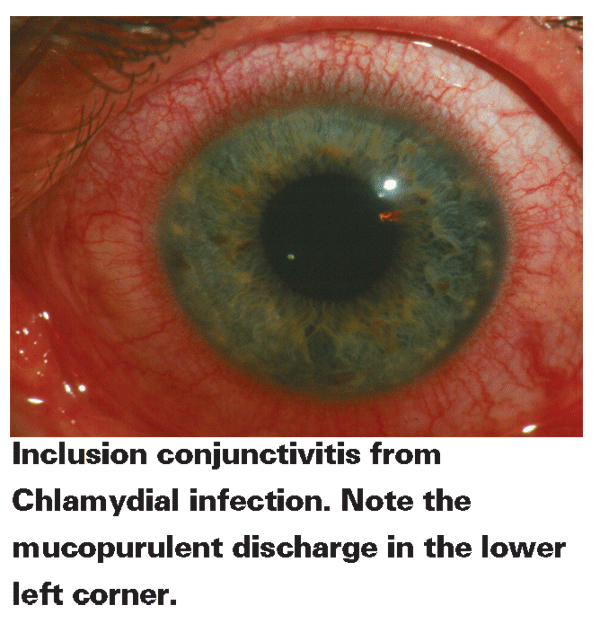
tratamentul Recomandat pentru includerea conjunctivita include atât topică și sistemică de antibiotice. Un regim de două până la trei săptămâni de eritromicină sau tetraciclină unguent cu tetraciclină sistemică, doxiciclină sau eritromicină este tratamentul obișnuit pentru conjunctivita chlamydială adultă.S-a demonstrat că o singură doză orală de azitromicină controlează roșeața oculară și secreția mucoasă.25 mai mult, această doză de azitromicină este la fel de eficace ca terapia cu doxiciclină de 10 zile în eradicarea C. trachomatis.,26 de mame infectate și partenerii lor ar trebui să ia tetracicline sistemice, macrolide sau azolide. Sugarii sunt de obicei tratați cu unguent oftalmic de eritromicină timp de o săptămână și elixir de eritromicină sau azitromicină timp de două până la trei săptămâni.2
Trachoma
Repetate de infecție cu germeni gram negativi C. trachomatis rezultate în trahom, o cronică, inflamatorie, forma foliculară de keratoconjunctivita., Aproximativ 84 de milioane de persoane din întreaga lume au trachom activ,27 și 8 milioane au devenit orbi din aceasta.28 în 2002, trachoma a reprezentat aproximativ 3,6% din orbirea mondială, 29 și este una dintre principalele cauze ale orbirii infecțioase.2
boala apare în principal în țările subdezvoltate care nu dispun de serviciile medicale necesare pentru combaterea infecțiilor repetate cu chlamydia., Este dificil de a determina care obiceiurile personale sau condiții crește riscul de trachoma, dar unele dintre cele mai mari de uz casnic riscuri includ prezența mai multor copii mici, insuficiente acces la apă, salubritate și igienă, și de înaltă zbura densități.27 Chandler R. Dawson, MD, de la Universitatea din California, San Francisco, care a fost implicat în cercetarea trachomului de mai bine de 40 de ani, a constatat, de asemenea, că aglomerarea într-o casă a crescut riscul.,30 trachomul Endemic a fost corelat cu epidemiile sezoniere ale conjunctivitei bacteriene (Hemophilus, pneumococcus sau Moraxella), care contribuie la severitatea infecției oculare.31
Ca și alte grave afectiuni oculare, cum ar fi severă papilar conjunctivita poate fi misdiagnosed ca trachoma, citologice evaluări sunt imperative pentru un diagnostic precis. Câteva săptămâni trec înainte de primele semne clinice, deoarece acestea rezultă din inflamație. Durata mediană a bolii la copiii de la 0 la 4 ani este de 13 ani.,2 săptămâni, iar la pacienții cu vârsta peste 15 ani, 1,7 săptămâni.9
semnul definitiv al trachomului este foliculii pe conjunctiva tarsală. Papilele se formează între foliculi, iar în cazuri severe, papilele se alătură, făcând conjunctiva să pară îngroșată și catifelată. Alte semne includ descărcarea oculară mucopurulentă și foliculii limbali cicatrizați. Foliculi cel puțin 0.,Dimensiunea de 5 mm pe conjunctiva tarsală superioară și îngroșarea inflamatorie care ascunde mai mult de jumătate din vasele tarsale adânci normale sunt semne ale bolii active, acestea din urmă reprezentând o boală severă. Trachoma recurentă conduce la prezentarea liniei Arlt, benzi albe ușor vizibile de cicatrici, care sunt inițial rare, dar formează un model gros, Coș-țese cu timpul. Cicatricile semnificative contractează conjunctiva tarsală, conducând marginea capacului să se rostogolească spre ochi și trichiaza ulterioară., Frecarea genelor pe cornee este dureroasă și, dacă este lăsată netratată, apare cicatrizarea rapidă și opacifierea, ducând la orbire. Cicatrizarea, trichiaza și opacitatea corneei sunt semnele trahomului cicatricial, ultima etapă.27
Tratarea Trachoma în condiții de SIGURANȚĂ-ly
În iulie 1996, Organizația Mondială a Sănătății a propus în primul rând strategie în condiții de SIGURANȚĂ—Chirurgie, Antibiotice, tratament Facial curățenia, și îmbunătățiri de Mediu—ca un tratament pentru trachoma.,27 în prezent, cea mai eficientă terapie pentru trachom este chirurgia trichiazei; deși procedura nu restabilește vederea, ea trebuie totuși efectuată la scurt timp după diagnosticare pentru a reduce disconfortul.32 Chirurgia este singurul tratament valoros pentru persoanele care suferă de trichiasis dar, din păcate, mulți dintre acești pacienți nu sunt supuse procedurii din cauza rata ridicată de recurență (de la 8 la 18 la sută, după unul sau doi ani, 60 la sută, după trei ani), lipsa de cunoștințe, frica, percepute costuri și dificultăți de transport., Trichiasis chirurgie este, de asemenea, important pentru eliminarea trachoma, deoarece există un decalaj de timp între boală activă la copii și trachomatous trichiasis la adulți: Chiar dacă întreaga lume au fost scapati de active trachoma astăzi, o intervenție chirurgicală ar trebui să fie efectuate pentru încă 30 de ani pentru a eradica boala.27
antibioticele cuprind o altă componentă a strategiei sigure și mai multe studii arată că azitromicina orală este cea mai eficientă terapie cu antibiotice.,Acest lucru permite ca o singură doză sau o singură doză zilnică să fie un regim de dozare eficace pentru azitromicină, care este probabil să îmbunătățească complianța pacientului.36 pentru comunitățile în care prevalența trachomului este mai mare de 10% la copiii cu vârsta cuprinsă între 1 și 9 ani, OMS recomandă tuturor membrilor să ia azitromicină orală anual timp de cel puțin trei ani. O singură doză de azitromicină asigură o Conformitate mai bună decât tetraciclina topică, ceea ce necesită un regim de dozare de șase săptămâni.,27 de asemenea, practica suplimentării tratamentului topic cu antibiotice sistemice la copiii cu trachom sever nu este numai rentabilă, ci îmbunătățește și boala.37 Azitromicina (variind de la unu la șase doze) a fost, de asemenea, dovedit a fi la fel de eficace ca oxitetraciclina/ polyxin unguent pentru ochi (q.eu.d. timp de cinci zile la fiecare patru săptămâni pentru un total de șase cicluri de tratament) în rândul copiilor din mediul rural Egipt.38 În plus, azitromicina are, de asemenea, un potențial scăzut de rezistență la Chlamydia și alte bacterii și produce efecte secundare limitate, ceea ce o face o opțiune de tratament preferabilă., Schema optimă de dozare a tratamentului masic repetat rămâne neconcludentă, dar s-a sugerat că șase tratamente lunare sunt mai eficiente decât o reluare anuală a tratamentului.27
al treilea element al strategiei sigure este igiena facială. Copiii care locuiesc în aceeași gospodărie își pot transfera boala unul altuia prin covorașe contaminate.27 în plus, trachomul poate fi transmis prin muște.,2 în cele din urmă, îmbunătățirile de mediu, cum ar fi dispozițiile privind apa, latrinele, haldele de gunoi, spray-ul insecticid, relocarea stilourilor pentru animale și educația pentru sănătate reprezintă o componentă importantă a strategiei de siguranță. Cu toate acestea, un studiu arată că progresele de mediu, atunci când sunt adăugate la terapia cu antibiotice, nu au diminuat numărul de cazuri de trachom.27
deși rata conjunctivitei chlamydiale neonatale este scăzută (opt din 1000 de nașteri)39 și C., trachomatis reprezintă mai puțin de 25% din cazurile de conjunctivită cronică în Statele Unite,18 trachoma afectează 84 de milioane de persoane din întreaga lume.27 incluziunea conjunctivita și trachomul ar putea fi cauzate de serotipuri diferite de C. trachomatis, dar prezența fiecărei boli în diferite zone de pe glob demonstrează capacitatea bacteriilor de a transcende fără discriminare rasa, clasa și vârsta., Având în vedere că Chlamydia afectează atât de mult populația lumii într-o varietate de moduri, clinicienii și epidemiologii trebuie să colaboreze la dezvoltarea unor terapii optime pentru ambele boli oculare chlamydiale, astfel încât să putem vedea eventuala eliminare a fiecărui tip de infecție.
Dr. Abelson, un asociat profesor clinic de oftalmologie de la Harvard Medical School și senior clinice om de stiinta de la Schepens Eye Institutul de Cercetare, consultații în produse farmaceutice oftalmice. Dna., Leung is a medical writer at ORA Clinical Research and Development.
1. Baguley S, Greenhouse P. Non-genital manifestations of Chlamydia trachomatis. Clin Med 2003;3:3:206-8.
2. Kalayoglu MV. Ocular chlamydial infections: Pathogenesis and emerging treatment strategies. Curr Drug Targets Infect Disord 2002;2:1:85-91.
3. Darville T. Chlamydia trachomatis infections in neonates and young children. Semin Pediatr Infect Dis 2005;16:4:235-44.
4., Centrul pentru Controlul și Prevenirea Bolilor. Un studiu CDC reprezentativ la nivel național constată că 1 din 4 adolescente are o boală cu transmitere sexuală. Comunicat de presă CDC. 11 martie 2008. Disponibil la http://www.cdc.gov/stdconference/2008/media/release-11march2008.pdf. Accesat 17 Martie 2008.
5. Bush RM, Everett KD. Evoluția moleculară a Chlamydiaceae. Int J Syst Evol Microbiol 2001; 51 (Pt 1): 203-20.
6. Ngandjio A, Clerc M, Fonkoua MC, și colab., Modele endonuclează restricție a genei omp1 a tulpinilor de referință Chlamydia trachomatis și caracterizarea izolatelor de la studenții din Camerun. J Med Microbiol 2004; 53 (Pt 1):47-50.
8. Shah AP, Smolensky MH, Burau KD și colab. Schimbare recentă în modelul anual al bolilor cu transmitere sexuală în Statele Unite. Chronobiol Int 2007; 24:5: 947-60.
9. Lansingh VC, Carter MJ. Studii de Trachoma 2000-2005: rezultate, progrese recente în metodologie și factori care afectează determinarea prevalenței., Surv Ophthalmol 2007; 52: 5: 535-46.
10. Kaul R, Nagelkerke NJ, Kimani J, și colab. Prevalența infecției cu virusul herpes simplex de tip 2 este asociată cu modificarea florei vaginale și cu o sensibilitate crescută la infecții multiple cu transmitere sexuală. J Infect Dis 2007;196:11:1692-7.
13. Bagshaw SN, Edwards D. factori de risc pentru infecția cu Chlamydia trachomatis a colului uterin: un studiu prospectiv pe 2000 de pacienți la o clinică de planificare familială. N Z Med J 1987; 100: 827: 401-3.
14., McCormack WM, Rosner B, McComb de, și colab. Infecția cu Chlamydia trachomatis la studenții de sex feminin. Am J Epidemiol 1985; 121: 1: 107-15.
15. Joffe GP, Foxman B, Schmidt AJ, și colab. Parteneri multipli și alegerea partenerului ca factori de risc pentru bolile cu transmitere sexuală în rândul studenților de sex feminin. Sex Transm Dis 1992;19: 5: 272-8.
16. Navarro C, Jolly A, Nair R, Chen Y. factori de risc pentru infecția cu chlamydia genitală. Poate J Infecta Dis 2002; 13: 3: 195-207.
17. Stenberg K, Mardh PA., Infecția genitală cu Chlamydia trachomatis la pacienții cu conjunctivită chlamydială. Sex Transm Dis 1991;18: 1: 1-4.
18. Rapoza PA, Quinn TC, Terry AC, și colab. O abordare sistematică a diagnosticului și tratamentului conjunctivitei cronice. Am J Oftalmol 1990; 109: 2: 138-42.
19. Schachter J, Grossman M, Holt J, și colab. Studiu prospectiv al infecției cu chlamydia la nou-născuți. Lancet 1979; 2:8139:377-80.
20. Schachter J, Grossman M, Sweet RL, și colab., Studiu prospectiv al transmiterii perinatale a chlamidiei trachomatis. Jama 1986; 255: 24: 3374-7.
21. Hammerschlag MR, gelifierea M, Roblin PM, și colab. Tratamentul conjunctivitei chlamydiale neonatale cu azitromicină. Pediatr Infect Dis J 1998; 17: 11: 1049-50.
23. Lin J, Li Y, Zhang J, și colab. Diagnosticul Rapid al conjunctivitei chlamydiale în laborator. Yan Ke Xue Bao 1999; 15:3:191-4.
24. Malathi J, Madhavan HN, Therese KL, Joseph PR., Un studiu bazat pe spital privind prevalența conjunctivitei datorată chlamidiei trachomatis. Indian J Med Res 2003; 117: 71-5.
25. Salopek-Rabatic J. conjunctivită cu Chlamydia în poarta lentile de contact: Succes tratamentul cu azitromicină în doză unică. Clao J 2001; 27:4: 209-11.
26. Katusic D, Petricek I, Mandic Z și colab. Azitromicină vs. doxiciclină în tratamentul conjunctivitei de incluziune. Am J Oftalmol 2003; 135:4: 447-51.
27. Wright HR, Turner A, Taylor HR., Trachoma și sărăcia: orbirea inutilă dezavantajează în continuare cei mai săraci oameni din cele mai sărace țări. Clin Exp Optom 2007; 90: 6: 422-8.
28. Atik B, Thanh TT, Luong VQ și colab. Impactul tratamentului anual vizat asupra trachomului infecțios și susceptibilității la reinfecție. Jama 2006; 296: 12: 1488-97.
30. Dawson CR, Daghfous T, Messadi M, și colab. Trachom endemic sever în Tunisia. Br J Oftalmol 1976; 60:4: 245-52.
31. Dawson CR, Schachter J. Editorial: Trachoma-antibiotice sau vaccin?, Invest Ophthalmol 1974;13:2:85-6.
32. Bowman RJ. Trichiasis surgery. Community Eye Health 1999;12:32:53-4.
33. Bowman RJ, Sillah A, Van Dehn C, et al. Operational comparison of single-dose azithromycin and topical tetracycline for trachoma. Invest Ophthalmol Vis Sci 2000;41:13:4074-9.
34. Fraser-Hurt N, Bailey RL, Cousens S, et al. Efficacy of oral azithromycin versus topical tetracycline in mass treatment of endemic trachoma. Bull World Health Organ 2001;79:7:632-40.
35., Schachter J, West SK, Mabey D, și colab. Azitromicina în controlul trachomului. Lancet 1999; 354:9179: 630-5.
36. Peters DH, Friedel HA, McTavish D. Azitromicină. O revizuire a activității sale antimicrobiene, a proprietăților farmacocinetice și a eficacității clinice. Droguri 1992; 44: 5: 750-99.
37. Dawson CR, Schachter J. strategii pentru tratamentul și controlul trachomului orbitor: rentabilitatea antibioticelor topice sau sistemice. Rev Infect Dis 1985; 7: 6: 768-73.
38. Dawson CR, Schachter J, Sallam S, și colab., O comparație a azitromicinei orale cu oxitetraciclină/polimixină topică pentru tratamentul trachomului la copii. Clin Infect Dis 1997; 24: 3: 363-8.
39. Yip TP, Chan WH, Yip KT și colab. Incidența conjunctivitei chlamydiale neonatale și asocierea acesteia cu colonizarea nazofaringiană într-un spital din Hong Kong, evaluată prin PCR. Hong Kong Med J 2007; 13: 1: 22-6.















